Basaalcelcarcinoom
Wat is een basaalcelcarcinoom?
Het basaalcelcarcinoom is de meest voorkomende soort kanker bij de mens. Het komt steeds vaker voor. Eén op de vijf Nederlanders zal in zijn leven en of meer basaalcelcarcinomen ontwikkelen. Het basaalcelcarcinoom ontstaat meestal op veelvuldig aan de zon blootgestelde delen van de huid. Deze vorm van huidkanker is goed te behandelen, het zaait (vrijwel) nooit uit en is daarom zelden levensbedreigend.
welke soorten basaalcelcarcinoom zijn er?
wie loopt risico op het ontwikkelen van deze vorm van huidkanker?
hoe voorkom ik het ontstaan van nieuwe basaalcelcarcinomen?
Welke soorten basaalcelcarcinoom bestaan er?
Er zijn verschillende typen basaalcelcarcinoom te onderscheiden:
nodulair basaalcelcarcinoom (meest algemeen)
glazig huidkleurig papeltje, vaak met kleine bloedvaatjes erin zichtbaar (teleangiectasieen). Bij grotere exemplaren vaak met een kratertje centraal. Groeit over het algemeen langzaam.
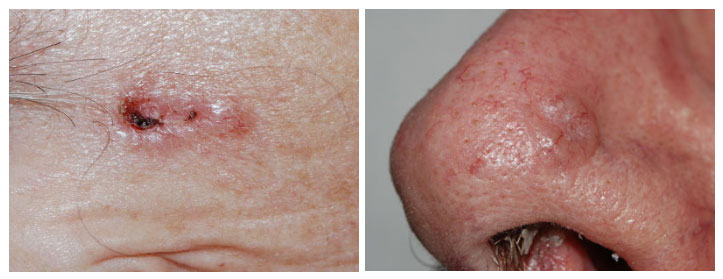 foto’s: voorbeelden van nodulair basaalcelcarcinoom. Het glanzende karakter van het weefsel valt op. Op de linker foto is centraal in het tumortje een kratertje ontstaan.
foto’s: voorbeelden van nodulair basaalcelcarcinoom. Het glanzende karakter van het weefsel valt op. Op de linker foto is centraal in het tumortje een kratertje ontstaan.
sprieterig groeiend basaalcelcarcinoom
uiterlijk vaak lijkend op het nodulair groeiend type. Vaak is de grens tussen het tumortje en de normale huid niet goed te onderscheiden. Het type wordt ‘sprieterig’ genoemd omdat het in de huid kleine uitlopertjes vormt.
oppervlakkig groeiend basaalcelcarcinoom
dit type groeit zeer oppervlakkig in de huid. Het kan erg lijken op een eczeemplekje. Over deze veel voorkomende vorm van basaalcelcarcinoom is een aparte folder geschreven.
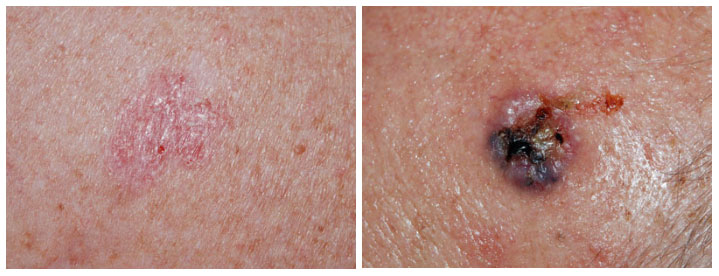 foto’s: op de linker foto een oppervlakkig groeiend basaalcelcarcinoom. Rechts een gepigmenteerd nodulair basaalcelcarcinoom.
foto’s: op de linker foto een oppervlakkig groeiend basaalcelcarcinoom. Rechts een gepigmenteerd nodulair basaalcelcarcinoom.
romphuidcarcinoom
dit is ook een oppervlakkig groeiend basaalcelcarcinoom dat vooral op de romp gezien wordt. De relatie met zonlichtblootstelling is minder duidelijk dan bij andere typen basaalcelcarcinoom.
ciccatriserend en morphea-type basaalcelcarcinoom
dit type lijkt meestal op littekenweefsel. Het tumortje kan iets verzonken in de huid liggen.
Wie krijgt het?
Mensen met een licht huidtype (huidtype 1 of 2) lopen het grootste risico na verloop van veel zonexpositie basaalcelcarcinomen te ontwikkelen. Vroeger werden basaalcelcarcinomen vooral gezien bij ouderen. Tegenwoordig worden basaalcelcarcinomen steeds vaker bij jongere mensen gezien, al vanaf het 30e levensjaar. Dit komt door toename van blootstelling aan zonlicht, bijvoorbeeld tijdens vakanties in (sub-)tropische oorden.
Het is dus niet verrassend dat basaalcelcarcinomen vooral op de vaak door zon beschenen huiddelen worden waargenomen, zoals het gezicht, de oren, de hals en de nek. Het basaalcelcarcinoom wordt vaak in het kader gezien van Chronische Actinische Schade van de Huid (CASH).
Basaalcelcarcinoom wordt ook gezien bij mensen met het basaalcelnaevus syndroom. Dit is een zeer zeldzame aangeboren aandoening waarbij mensen reeds op jonge leeftijd basaalcelcarcinomen ontwikkelen. Wanneer jonge mensen meerdere basaalcelcarcinomen ontwikkelen zal altijd onderzoek naar deze aandoening worden gedaan. Dit omvat doorgaans nauwkeurige inspectie van de huid en rontgenfoto’s van de kaken (deze kunnen holten bevatten).
Hoe wordt het behandeld?
Er zijn verschillende behandelmogelijkheden. De keuze voor de behandelvorm is afhankelijk van het type basaalcelcarcinoom, de grootte ervan alsmede de locatie op het lichaam.
Chirurgie
Dit is de ‘gouden standaard’ behandeling.
Voordelen van chirurgie
* de verwijderde tumor kan worden onderzocht door de patholoog, zodat bekend is of de tumor geheel verwijderd is.
* de genezing van het litteken is doorgaans snel
* het is een relatief weinig belastende behandeling.
Nadelen van chirurgie
* grote tumoren vereisen soms grote en ingewikkelde operaties.
Welke vormen van chirurgie zijn er?
ovaalvormige excisie
het basaalcelcarcinoom wordt verwijderd onder lokale verdoving. Om de huid na het verwijdere van de tumor weer goed te kunnen sluiten wordt de tumor met een ovaalvormig stukje huid verwijderd. Er wordt altijd enkele millimeters marge genomen om er zeker van te zijn dat de tumor geheel verwijderd wordt. De randen van de operatiewond worden vervolgens naar elkaar toe gebracht en gehecht.
Deze operaties worden uitgevoerd door dermatologen en (plastisch) chirurgen.
transposities
Wanneer een ovaalvormige excisie niet mogelijk is (bijvoorbeeld omdat er te weinig ‘ruimte’ of ‘rek’ in de huid is om de wondranden naar elkaar toe te brengen) kan soms een huidtranspositie uikomst brengen. Hierbij wordt het defect in de huid (waar de tumor gezeten heeft) gesloten door van nabij gelegen huid een stukje in het defect te schuiven of te draaien. Er zijn vele soorten transposities mogelijk, afhankelijk van de plaats en grootte van de tumor.
Deze operaties worden uitgevoerd door dermatologen en plastisch chirurgen.
transplantaties
Bij sommige zeer grote basaalcelcarcinomen is het niet meer mogelijk de huid op een normale manier te sluiten en volgt er een huidtransplantatie. Voor transplantaties in het gezicht wordt als ‘donorhuid’ vaak de huid achter het oor gebruikt, omdat deze qua structuur nog het meest op dat van de gezichtshuid lijkt.
Deze ingrepen worden uitgevoerd door plastisch chirurgen.
Mohs’ micrografische chirurgie
Vooral bij sprieterig groeiende basaalcelcarcinomen op belangrijke plaatsen als de ooghoeken of de neus is het van belang om zeker te zijn dat de tumor radicaal verwijderd wordt. Omdat in deze gebieden geen ruime marge ‘voor de zekerheid’ kan worden genomen is een speciale vorm van chirurgie ontwikkeld.
Bij deze operaties wordt tijdens de operatie de tumor door de patholoog op een bijzondere manier onderzocht. De patholoog meldt de operateur of het basaalcelcarcinoom in zijn geheel verwijderd is of niet. In het geval dat niet zo is kan de patholoog aangeven in welk hoekje van de wond nog tumorweefsel aanwezig is. De operateur (in Nederland meestal een dermatoloog) weet dan precies waar hij nog een reepje huid moet verwijderen. Tijdens de ingreep kunnen dus meerdere ‘rondes’ van weefselverwijdering nodig blijken. Pas als uit weefselonderzoek blijkt dat de tumor geheel verdwenen is wordt de huid weer gesloten.
Met deze therapie is het mogelijk om maximale zekerheid over de radicaliteit van de behandeling te krijgen, terwijl de schade aan de gezonde huid tot een minimum beperkt wordt. Meer over Mohs’ chirurgie…
Bestraling
Sommige basaalcelcelcarcinomen komen ook goed in aanmerking voor bestraling.
Voordelen van bestralen
* vaak een mooi cosmetisch resultaat
Nadelen van bestralen
* na behandeling is het niet 100% zeker dat de tumor geheel verdwenen is, er is uiteindelijk geen onderzoek door de patholoog mogelijk om te zien of de tumor radicaal verwijderd is.
* de bestraling vindt in meerdere behandelsessies plaats met meerdere bestralingen per week. Gemiddeld zijn 18 bestralingssessies nodig, verspreid over enkele weken.
Curretage, coagulatie en bevriezing
Curretage en coagulatie
Bij deze techniek wordt met een scherpe metalen lepel de tumor van de huid weggeschraapt. De bodem wordt dan vervolgens gebrand om het bloeden te stelpen en eventuele restjes van de tumor te verwijderen.
Het nadeel is dat men niet weet of de tumor radicaal verwijderd is. Over het algemeen wordt curretage en coagulatie als een verouderde techniek gezien. Echter, in zeer specifieke gevallen kan er reden zijn om deze therapie uit te voeren.
Bevriezen
Bij bevriezing (ook wel: cryotherapie) wordt de tumor met speciale vries-apparatuur bevroren. De behandeltijd is gemiddeld 2x 20 seconden.
Ook bij deze methode bestaat het nadeel dat er geen uitspraak kan worden gedaan over de radicaliteit van de behandeling. Bovendien is er gedurende enkele weken sprake van een nattende wond op de plek waar de behandeling heeft plaatsgevonden. Toch kan, met name bij oppervlakkig groeiende basaalcelcarcinomen, bevriezen een goed alternatief zijn voor operatief verwijderen.
5-fluorouracil creme (Efudix ®)
Deze creme is geschikt voor behandeling van oppervlakkige basaalcelcarcinomen. De creme (in feite een chemotherapie-creme) wordt in de regel gedurende 4 weken 2dd toegepast. De tumorcellen gaan dood en er blijft een oppervakkig wondje achter dat vanzelf (eventueel ondersteund met een antibioticumzalf) geneest.
Een voordeel is dat operatief verwijderen vermeden wordt en dus ook een operatielitteken, nadeel is dat er geen zekerheid is over de radicaliteit van de behandeling.
Fotodynamische therapie
een crème met een ‘fotoactieve’ stof wordt op de tumor aangebracht. Deze fotoactieve stoffen (methylaminolevulinaat (Metvix ®) of 5-amino-levuline zuur (5-ALA)) wordt vrij selectief in de tumorcellen opgenomen. Vervolgens wordt de tumor belicht met rood licht van een zuivere golflengte, waarna het fotoactieve molecuul een reactie in gang zet waardoor de tumorcellen worden vernietigd.
Nadeel is ook hier dat bij deze behandeling geen controle op radicaliteit van de tumor door de patholoog kan worden uitgevoerd.
Imiquimod crème (Aldara ®)
imiquimod crème is een relatief nieuwe behandeling van de oppervlakkige vorm van basaalcelcarcinoom. De crème moet 5 keer per week op het te behandelen basaalcelcarcinoom worden aangebracht en na 8 uur worden afgewassen.De totale behandelduur is 6 weken.
Controle nadat bij u een basaalcelcarcinoom is verwijderd
Als bij u een basaalcelcarcinoom is verwijderd volgt altijd een aantal controles. Hierbij wordt het litteken geïnspecteerd en wordt ook gekeken of er nieuwe basaalcelcarcinomen zijn ontstaan.
Het eerste jaar wordt u meestal 2x gecontroleerd en daarna eens per jaar. Meestal wordt u na 5 jaar uit de controle ontslagen.
Voorkómen van nieuwe basaalcelcarcinomen
Het feit dat iemand een basaalcelcarcinoom heeft ontwikkeld is meestal een teken dat de huid al veel zonneschade heeft doorgemaakt. Het is daarom belangrijk dat de huid voortaan goed tegen felle zon wordt beschermd om extra schade te voorkomen.
Een goede zonnebrandcrème, beschermende kleding (hoed!) en vermijden van de felle zon op de heetste momenten van de dag (in de zomer tussen 11.00 hr en 16.00 hr) zijn essentieel.
oppervlakkig groeiend basaalcelcarcinoom
Chronische Actinische Schade van de Huid (CASH)
zelfcontrole van de huid
huidveroudering
zonnebrandcrème
operatief verwijderen (excisie)
Mohs’ micrografische chirurgie
Zon & Huid
huidkanker algemeen
vitamine D en de huid
literatuur
Clark CM et al: Basal cell carcinoma: an evidence-based treatment update. Am J Clin Dermatol. 2014 Jul;15(3):197-216
Auteur: Dr R.L. van Leeuwen, dermatoloog, Alrijne Ziekenhuis Leiden
Laatste update: 4 december 2018
Maak een afspraak
Zit je met vragen?
maak een afspraak in onze kliniek voor dermatologie.
Voor ingrepen, allergietesten, esthetische procedures,… is een voorafgaande consultatie noodzakelijk. U kan deze dus niet boeken via de online agenda. Hebt u echter al een consultatie hieromtrent gehad, dan kan u telefonisch verdere afspraken maken met ons secretariaat op 014/610.613.